بله در پاسخ به سوال اصلی شما ید درمانی پس از تمام سرطان های تیروئید لازم نیست. تصمیم به استفاده از ید رادیواکتیو (RAI) پس از جراحی تیروئیدکتومی برای سرطان تیروئید به عوامل مختلفی از جمله نوع سرطان مرحله بیماری خطر عود و نظر پزشک متخصص بستگی دارد. در بسیاری از موارد به ویژه در سرطان های پاپیلاری و فولیکولار کم خطر که به طور کامل با جراحی برداشته شده اند ید درمانی ضرورتی ندارد.
آیا ید درمانی پس از تمام سرطان های تیروئید لازم است؟ راهنمای جامع
سرطان تیروئید یک بیماری نسبتاً شایع غدد درون ریز است که از غده تیروئید واقع در جلوی گردن منشاء می گیرد. در دهه های اخیر میزان تشخیص سرطان تیروئید در سراسر جهان افزایش یافته است. خوشبختانه بسیاری از انواع سرطان تیروئید به ویژه انواع متمایز مانند پاپیلاری و فولیکولار با نرخ بقای بسیار بالایی قابل درمان هستند.
یکی از روش های درمانی کلیدی که اغلب پس از جراحی تیروئیدکتومی کامل یا لوبکتومی (برداشتن بخشی از غده تیروئید) برای سرطان تیروئید متمایز مورد بحث قرار می گیرد ید درمانی با ید رادیواکتیو (<sup>۱۳۱</sup>I) است. با این حال سوالی که برای بسیاری از بیماران و خانواده های آنها مطرح می شود این است که آیا ید درمانی برای همه انواع سرطان تیروئید ضروری است؟ ایا ید درمانی همان شیمی درمانی است؟
هدف از این مقاله پاسخ جامع به این پرسش و ارائه اطلاعات دقیق و قابل فهم در مورد ید درمانی پس از سرطان تیروئید است. ما به بررسی انواع سرطان تیروئید علائم روش های تشخیص درمان های مختلف (به ویژه ید درمانی) موارد استفاده و عدم استفاده از ید درمانی و همچنین راهکارهای خانگی و پیشگیرانه خواهیم پرداخت. این مقاله به گونه ای طراحی شده است که هم برای مخاطبان عمومی و هم برای بیماران درگیر با سرطان تیروئید قابل استفاده باشد و اطلاعات علمی و پزشکی معتبر را به زبانی ساده و روشن ارائه دهد.
غده تیروئید و سرطان تیروئید : مروری مختصر
غده تیروئید یک غده پروانه ای شکل کوچک است که در قسمت جلوی گردن زیر حنجره قرار دارد. این غده هورمون های تیروئیدی (تیروکسین یا T۴ و تری یدوتیرونین یا T۳) را تولید می کند که نقش حیاتی در تنظیم متابولیسم بدن رشد تکامل و بسیاری از عملکردهای دیگر ایفا می کنند. هورمون های تیروئید بر تقریباً تمام سلول های بدن تاثیر می گذارند و برای حفظ سلامت کلی ضروری هستند.
سرطان تیروئید زمانی رخ می دهد که سلول های غده تیروئید به طور غیرقابل کنترل رشد کنند و تومورهای بدخیم تشکیل دهند. انواع مختلفی از سرطان تیروئید وجود دارد که بر اساس نوع سلول های سرطانی و ویژگی های آنها طبقه بندی می شوند. مهم ترین انواع سرطان تیروئید عبارتند از :
- سرطان پاپیلاری تیروئید : شایع ترین نوع سرطان تیروئید است که حدود ۸۰ تا ۸۵ درصد موارد را تشکیل می دهد. معمولاً رشد آهسته ای دارد و به غدد لنفاوی گردن متاستاز می دهد اما به طور کلی پیش آگهی بسیار خوبی دارد.
- سرطان فولیکولار تیروئید : دومین نوع شایع سرطان تیروئید است که حدود ۱۰ تا ۱۵ درصد موارد را شامل می شود. مانند سرطان پاپیلاری رشد آهسته ای دارد اما احتمال متاستاز خون رسانی به ریه ها و استخوان ها در آن بیشتر است.
- سرطان مدولاری تیروئید : نوع کمتری شایع سرطان تیروئید است که از سلول های C تیروئید منشاء می گیرد و هورمون کلسی تونین تولید می کند. این نوع سرطان می تواند ارثی باشد و با سندرم های نئوپلازی غدد درون ریز متعدد (MEN) مرتبط است.
- سرطان آناپلاستیک تیروئید : نادرترین و تهاجمی ترین نوع سرطان تیروئید است که رشد بسیار سریعی دارد و پیش آگهی ضعیفی دارد.
سرطان های پاپیلاری و فولیکولار که به عنوان سرطان های تیروئید متمایز شناخته می شوند به دلیل توانایی جذب ید نقش کلیدی در ید درمانی دارند.
علائم و نشانه های سرطان تیروئید
در مراحل اولیه سرطان تیروئید اغلب بدون علامت است. با پیشرفت بیماری ممکن است علائم و نشانه های زیر ظاهر شوند :
- وجود یک گره یا توده در گردن : شایع ترین علامت سرطان تیروئید احساس یک توده یا گره در جلوی گردن است. این گره معمولاً بدون درد است و ممکن است به آرامی رشد کند.
- تورم غدد لنفاوی گردن : سرطان تیروئید ممکن است به غدد لنفاوی مجاور در گردن گسترش یابد و باعث تورم آنها شود.
- گرفتگی صدا یا تغییر صدا : اگر تومور به عصب حنجره ای بازگرداننده (recurrent laryngeal nerve) فشار وارد کند ممکن است گرفتگی صدا یا تغییر در کیفیت صدا ایجاد شود.
- مشکل در بلع یا تنفس : تومورهای بزرگ تیروئید می توانند به مری یا نای فشار وارد کرده و باعث مشکل در بلع (دیسفاژی) یا تنگی نفس شوند.
- درد گردن یا گلو : در موارد نادر سرطان تیروئید ممکن است باعث درد در ناحیه گردن یا گلو شود.
مهم است توجه داشته باشید که بسیاری از این علائم می توانند ناشی از شرایط غیرسرطانی مانند گواتر ندول های خوش خیم تیروئید یا عفونت های گلو باشند. با این حال در صورت مشاهده هر یک از این علائم به ویژه وجود توده در گردن مراجعه به پزشک برای بررسی دقیق تر ضروری است.
تشخیص سرطان تیروئید
تشخیص سرطان تیروئید معمولاً با ترکیبی از روش های زیر انجام می شود :
- معاینه فیزیکی : پزشک گردن شما را معاینه می کند تا وجود گره تورم غدد لنفاوی یا سایر ناهنجاری ها را بررسی کند.
- آزمایش خون : آزمایش خون هورمون های تیروئید (TSH T۴ T۳) و همچنین سطح کلسی تونین (در صورت подозрение به سرطان مدولاری) اندازه گیری می شود. اگرچه این آزمایش ها نمی توانند سرطان را تشخیص دهند اما می توانند به ارزیابی عملکرد تیروئید و شناسایی برخی از انواع سرطان تیروئید کمک کنند.
- سونوگرافی تیروئید : سونوگرافی یک روش تصویربرداری غیرتهاجمی است که با استفاده از امواج صوتی تصاویری از غده تیروئید ایجاد می کند. سونوگرافی می تواند به شناسایی ندول های تیروئید ارزیابی اندازه و ویژگی های آنها (مانند جامد یا کیستیک بودن وجود میکروکلسیفیکاسیون و غیره) و بررسی غدد لنفاوی گردن کمک کند.
- بیوپسی آسپیراسیون با سوزن ظریف (FNA) : بیوپسی FNA روش اصلی برای تشخیص سرطان تیروئید است. در این روش با استفاده از یک سوزن بسیار نازک نمونه ای از سلول های ندول تیروئید برداشته شده و زیر میکروسکوپ بررسی می شود. بیوپسی FNA می تواند خوش خیم یا بدخیم بودن ندول را تعیین کند و نوع سرطان تیروئید را مشخص نماید.
- اسکن ید رادیواکتیو تیروئید : اسکن ید رادیواکتیو از مقدار کمی ید رادیواکتیو برای تصویربرداری از غده تیروئید استفاده می کند. این اسکن می تواند به ارزیابی عملکرد ندول های تیروئید (گره های گرم یا سرد) و تشخیص برخی از انواع سرطان تیروئید کمک کند. با این حال بیوپسی FNA روش تشخیصی دقیق تری برای سرطان تیروئید است.
- سی تی اسکن و MRI : سی تی اسکن و MRI ممکن است برای ارزیابی گسترش سرطان تیروئید به بافت های اطراف گردن یا سایر قسمت های بدن (متاستاز) استفاده شوند به ویژه در موارد سرطان های پیشرفته یا تهاجمی.
- آزمایش ژنتیک : در موارد سرطان مدولاری تیروئید به ویژه در صورت وجود سابقه خانوادگی آزمایش ژنتیک برای بررسی جهش های ژن RET که با این نوع سرطان مرتبط هستند توصیه می شود.
پس از تشخیص سرطان تیروئید تعیین مرحله بیماری (staging) برای تعیین میزان گسترش سرطان و برنامه ریزی درمان مناسب ضروری است. مرحله بندی سرطان تیروئید معمولاً بر اساس سیستم TNM (تومور غدد لنفاوی متاستاز دوردست) انجام می شود.
درمان سرطان تیروئید
درمان سرطان تیروئید به نوع سرطان مرحله بیماری سن و سلامت عمومی بیمار بستگی دارد. گزینه های اصلی درمان عبارتند از :
- جراحی : جراحی درمان اصلی برای اکثر انواع سرطان تیروئید است. نوع جراحی ممکن است شامل برداشتن کل غده تیروئید (تیروئیدکتومی کامل) یا برداشتن بخشی از غده تیروئید (لوبکتومی) باشد. در بسیاری از موارد غدد لنفاوی گردن نیز در حین جراحی برداشته می شوند (دیسکسیون گردن).
- ید درمانی با ید رادیواکتیو (RAI) : ید درمانی پس از جراحی تیروئیدکتومی کامل اغلب برای از بین بردن باقیمانده بافت تیروئید و سلول های سرطانی احتمالی باقی مانده و همچنین برای درمان سرطان تیروئید متاستاتیک استفاده می شود.
- پرتودرمانی خارجی : پرتودرمانی خارجی با استفاده از اشعه ایکس پرانرژی برای از بین بردن سلول های سرطانی استفاده می شود. این روش معمولاً برای درمان سرطان تیروئید آناپلاستیک یا سرطان های تیروئید پیشرفته که به طور کامل با جراحی قابل برداشتن نیستند و همچنین برای درمان متاستازهای استخوانی یا موضعی مقاوم به ید درمانی استفاده می شود.
- شیمی درمانی : شیمی درمانی استفاده از داروهای قوی برای از بین بردن سلول های سرطانی است. شیمی درمانی به ندرت برای سرطان تیروئید متمایز استفاده می شود اما ممکن است در موارد سرطان آناپلاستیک یا سرطان های پیشرفته که به سایر درمان ها پاسخ نمی دهند به کار رود.
- درمان هدفمند : داروهای هدفمند داروهایی هستند که به طور خاص مولکول های خاصی را در سلول های سرطانی هدف قرار می دهند. این داروها ممکن است برای درمان برخی از انواع سرطان تیروئید پیشرفته که به سایر درمان ها مقاوم هستند استفاده شوند.
- هورمون درمانی (درمان سرکوب کننده TSH) : پس از تیروئیدکتومی کامل بیماران نیاز به مصرف مادام العمر هورمون تیروئید (لووتیروکسین) دارند تا جایگزین هورمون های تولید شده توسط غده تیروئید شوند. علاوه بر جایگزینی هورمون لووتیروکسین برای سرکوب هورمون محرک تیروئید (TSH) نیز استفاده می شود. TSH می تواند رشد سلول های سرطانی تیروئید را تحریک کند بنابراین سرکوب TSH به کاهش خطر عود سرطان کمک می کند.
ید درمانی با ید رادیواکتیو : کاربردها و نحوه عملکرد
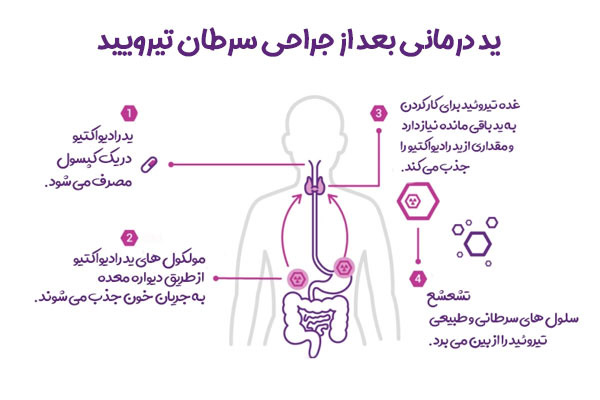
ید درمانی با ید رادیواکتیو (<sup>۱۳۱</sup>I) یک روش درمانی موثر برای سرطان های تیروئید متمایز (پاپیلاری و فولیکولار) است. اساس این درمان بر این واقعیت استوار است که سلول های تیروئید از جمله سلول های سرطانی تیروئید متمایز به طور فعال ید را جذب می کنند. ید رادیواکتیو نوعی ید است که رادیواکتیو بوده و اشعه بتا و گاما ساطع می کند.
هدف از ید درمانی در سرطان تیروئید :
- از بین بردن باقیمانده بافت تیروئید : پس از جراحی تیروئیدکتومی کامل ممکن است مقدار کمی بافت تیروئید طبیعی در گردن باقی بماند. ید درمانی برای از بین بردن این باقیمانده بافت تیروئید (ablative RAI) استفاده می شود تا خطر عود سرطان کاهش یابد و پیگیری بیماری با اندازه گیری تیروگلوبولین (پروتئین تولید شده توسط سلول های تیروئید) آسان تر شود.
- درمان بیماری باقی مانده یا عود کننده : ید درمانی برای درمان سرطان تیروئید که پس از جراحی باقی مانده است یا عود کرده است استفاده می شود.
- درمان متاستازهای دوردست : ید درمانی برای درمان متاستازهای سرطان تیروئید متمایز به سایر قسمت های بدن مانند ریه ها استخوان ها و غیره که قابلیت جذب ید دارند استفاده می شود.
نحوه عملکرد ید درمانی :
- جذب ید رادیواکتیو : بیمار ید رادیواکتیو را به صورت کپسول یا مایع مصرف می کند. ید رادیواکتیو از طریق جریان خون به غده تیروئید (یا باقیمانده بافت تیروئید یا سلول های سرطانی تیروئید) می رسد.
- تجمع ید در سلول های تیروئید : سلول های تیروئید ید رادیواکتیو را به طور فعال جذب و متمرکز می کنند. سلول های سرطانی تیروئید متمایز نیز این توانایی را حفظ می کنند هرچند ممکن است به میزان کمتری نسبت به سلول های طبیعی تیروئید.
- تخریب سلول های تیروئید توسط اشعه : ید رادیواکتیو اشعه بتا ساطع می کند که مسافت کوتاهی را طی می کند و به طور موضعی سلول های تیروئید را تخریب می کند. اشعه گاما نیز ساطع می شود که برای تصویربرداری با اسکن گاما استفاده می شود تا مشخص شود که ید در کجا در بدن متمرکز شده است.
آمادگی برای ید درمانی :
برای اینکه ید درمانی موثر باشد لازم است که سطح هورمون محرک تیروئید (TSH) در خون بالا باشد. TSH بالا باعث تحریک سلول های تیروئید (و سلول های سرطانی تیروئید) برای جذب بیشتر ید می شود. برای افزایش سطح TSH دو روش اصلی وجود دارد :
- قطع مصرف لووتیروکسین : بیماران معمولاً باید مصرف داروی لووتیروکسین (هورمون تیروئید) را به مدت ۲ تا ۴ هفته قبل از ید درمانی قطع کنند. این کار باعث کاهش سطح هورمون تیروئید در خون و افزایش سطح TSH می شود. در این مدت بیماران ممکن است علائم کم کاری تیروئید مانند خستگی یبوست افزایش وزن و غیره را تجربه کنند.
- تزریق تیروتروپین انسانی نوترکیب (Thyrogen) : تیروتروپین انسانی نوترکیب دارویی است که عملکرد TSH را تقلید می کند و سطح TSH را افزایش می دهد. استفاده از Thyrogen به بیماران این امکان را می دهد که بدون نیاز به قطع لووتیروکسین ید درمانی را انجام دهند و از علائم کم کاری تیروئید جلوگیری کنند. Thyrogen معمولاً برای بیماران مسن بیماران با بیماری های قلبی یا سایر شرایط پزشکی که قطع لووتیروکسین برای آنها خطرناک است استفاده می شود.
علاوه بر افزایش TSH بیماران باید از رژیم غذایی کم ید (low-iodine diet) به مدت ۱ تا ۲ هفته قبل از ید درمانی پیروی کنند. این رژیم غذایی به کاهش میزان ید در بدن کمک می کند و باعث می شود که سلول های تیروئید باقیمانده یا سلول های سرطانی تیروئید ید رادیواکتیو را به طور موثرتری جذب کنند. رژیم غذایی کم ید شامل اجتناب از غذاهای غنی از ید مانند نمک یددار غذاهای دریایی لبنیات تخم مرغ سویا و برخی از ویتامین ها و داروها است.
نحوه انجام ید درمانی :
ید درمانی معمولاً به صورت سرپایی انجام می شود اما در برخی موارد به ویژه برای دوزهای بالای ید رادیواکتیو ممکن است نیاز به بستری شدن در بیمارستان باشد. ید رادیواکتیو به صورت کپسول خوراکی یا مایع به بیمار داده می شود. دوز ید رادیواکتیو بر اساس هدف درمان (ablative یا درمانی) مرحله بیماری میزان جذب ید توسط سلول های سرطانی و سایر عوامل تعیین می شود.
پس از مصرف ید رادیواکتیو بیمار باید اقدامات احتیاطی را برای محافظت از خود و دیگران در برابر اشعه رادیواکتیو انجام دهد. این اقدامات شامل :
- جداسازی : بیماران معمولاً باید برای چند روز پس از ید درمانی از تماس نزدیک با افراد دیگر به ویژه کودکان و زنان باردار خودداری کنند. مدت زمان جداسازی به دوز ید رادیواکتیو دریافتی بستگی دارد و توسط پزشک تعیین می شود.
- بهداشت شخصی : بیماران باید بهداشت شخصی را به دقت رعایت کنند مانند شستشوی مکرر دست ها استفاده از توالت جداگانه (در صورت امکان) دوش گرفتن روزانه و شستن لباس ها و ملحفه ها به طور جداگانه.
- هیدراتاسیون : نوشیدن مایعات فراوان (آب آبمیوه چای) به دفع ید رادیواکتیو از طریق ادرار کمک می کند.
- اجتناب از بارداری : زنان باید از بارداری به مدت ۶ تا ۱۲ ماه پس از ید درمانی خودداری کنند زیرا ید رادیواکتیو می تواند بر باروری و جنین تاثیر بگذارد. مردان نیز باید به مدت ۳ تا ۶ ماه پس از ید درمانی از بارداری همسر خود جلوگیری کنند.
عوارض جانبی ید درمانی :
ید درمانی به طور کلی یک روش درمانی ایمن و موثر است اما ممکن است عوارض جانبی کوتاه مدت و بلند مدتی ایجاد کند.
عوارض جانبی کوتاه مدت :
- تهوع و استفراغ : تهوع و استفراغ از عوارض جانبی شایع ید درمانی هستند به ویژه در دوزهای بالا. این عوارض معمولاً خفیف تا متوسط هستند و می توان با داروهای ضد تهوع آنها را کنترل کرد.
- التهاب غدد بزاقی (سیالادنیت) : غدد بزاقی نیز ید را جذب می کنند و ممکن است در اثر ید رادیواکتیو ملتهب شوند. این التهاب می تواند باعث درد تورم و خشکی دهان شود. نوشیدن مایعات فراوان مکیدن آب نبات ترش یا آدامس بدون قند می تواند به کاهش این عارضه کمک کند.
- اختلال چشایی و بویایی : ید درمانی ممکن است باعث تغییر در حس چشایی و بویایی شود که معمولاً موقتی است و پس از چند هفته یا ماه بهبود می یابد.
- خستگی : خستگی و ضعف از عوارض جانبی شایع ید درمانی هستند که ممکن است چند هفته طول بکشند.
- درد گردن : در برخی موارد بیماران ممکن است پس از ید درمانی درد خفیف در ناحیه گردن را تجربه کنند.
عوارض جانبی بلند مدت :
- کم کاری تیروئید : ید درمانی می تواند باعث تخریب باقیمانده بافت تیروئید طبیعی شود و منجر به کم کاری تیروئید شود. اکثر بیماران پس از ید درمانی نیاز به مصرف مادام العمر لووتیروکسین دارند.
- ناباروری : دوزهای بالای ید رادیواکتیو ممکن است به طور موقت یا دائم بر باروری مردان و زنان تاثیر بگذارد.
- افزایش خطر ابتلا به سرطان های ثانویه : مطالعات نشان داده اند که ید درمانی ممکن است خطر ابتلا به برخی از سرطان های ثانویه مانند سرطان خون (لوسمی) و سرطان مثانه را اندکی افزایش دهد. با این حال این خطر بسیار کم است و منافع ید درمانی در بسیاری از موارد بیشتر از خطرات آن است.
- خشکی دهان مزمن : در موارد نادر التهاب غدد بزاقی ناشی از ید درمانی ممکن است مزمن شود و منجر به خشکی دهان دائمی شود.
- تنگی مجرای اشکی : ید درمانی ممکن است باعث تنگی مجرای اشکی شود و منجر به ریزش اشک و عفونت چشم شود.
چه زمانی ید درمانی لازم است و چه زمانی لازم نیست؟
همانطور که در ابتدای مقاله اشاره شد ید درمانی پس از جراحی تیروئید برای همه بیماران مبتلا به سرطان تیروئید ضروری نیست. تصمیم به استفاده از ید درمانی به عوامل مختلفی بستگی دارد از جمله :
- نوع سرطان تیروئید : ید درمانی عمدتاً برای سرطان های تیروئید متمایز (پاپیلاری و فولیکولار) موثر است. سرطان های مدولاری و آناپلاستیک تیروئید ید را جذب نمی کنند و به ید درمانی پاسخ نمی دهند.
- مرحله بیماری و خطر عود : ید درمانی معمولاً برای بیمارانی توصیه می شود که در معرض خطر عود بالای سرطان تیروئید قرار دارند. عوامل خطر عود شامل :
- اندازه تومور بزرگتر از ۴ سانتی متر
- گسترش سرطان به خارج از غده تیروئید (به بافت های اطراف گردن)
- متاستاز به غدد لنفاوی گردن
- انواع تهاجمی تر سرطان پاپیلاری (مانند سلول بلند ستونی)
- سرطان فولیکولار با تهاجم گسترده
- وجود متاستازهای دوردست
- میزان برداشتن تومور با جراحی : اگر جراحی تیروئیدکتومی کامل با موفقیت انجام شده باشد و تمام بافت تیروئید و سلول های سرطانی قابل مشاهده برداشته شده باشند ممکن است ید درمانی ضروری نباشد به ویژه در بیماران با سرطان پاپیلاری کم خطر.
- سطح تیروگلوبولین پس از جراحی : سطح تیروگلوبولین (Tg) در خون پس از جراحی تیروئیدکتومی کامل اندازه گیری می شود. سطح Tg پایین یا غیرقابل تشخیص نشان دهنده برداشتن کامل بافت تیروئید است و ممکن است ید درمانی را غیرضروری کند. اما سطح Tg قابل تشخیص یا رو به افزایش ممکن است نشان دهنده وجود باقیمانده بافت تیروئید یا عود سرطان باشد و نیاز به ید درمانی را مطرح کند.
- نظر پزشک متخصص : تصمیم نهایی در مورد استفاده از ید درمانی باید توسط پزشک متخصص غدد یا متخصص سرطان تیروئید با در نظر گرفتن تمام عوامل ذکر شده و شرایط خاص بیمار گرفته شود.
در چه مواردی ید درمانی معمولاً توصیه می شود؟
- سرطان تیروئید با خطر متوسط تا بالای عود : بیمارانی که بر اساس عوامل خطر ذکر شده در معرض خطر متوسط تا بالای عود سرطان تیروئید قرار دارند معمولاً کاندیدای ید درمانی هستند.
- وجود باقیمانده بافت تیروئید پس از جراحی : اگر در اسکن ید رادیواکتیو پس از جراحی باقیمانده بافت تیروئید در گردن مشاهده شود ید درمانی برای از بین بردن این بافت توصیه می شود.
- متاستاز به غدد لنفاوی گردن یا متاستازهای دوردست : ید درمانی برای درمان سرطان تیروئید که به غدد لنفاوی گردن یا سایر قسمت های بدن گسترش یافته است استفاده می شود.
- عود سرطان تیروئید : در صورت عود سرطان تیروئید پس از درمان اولیه ید درمانی ممکن است برای درمان عود و کنترل بیماری استفاده شود.
در چه مواردی ید درمانی ممکن است لازم نباشد؟
- سرطان پاپیلاری کم خطر : بیماران مبتلا به سرطان پاپیلاری کوچک (کمتر از ۱ سانتی متر) محدود به غده تیروئید بدون گسترش به غدد لنفاوی و بدون انواع تهاجمی که به طور کامل با جراحی تیروئیدکتومی لوبکتومی یا کامل برداشته شده اند معمولاً نیازی به ید درمانی ندارند.
- سرطان فولیکولار کم خطر : در موارد سرطان فولیکولار با تهاجم کم و محدود به غده تیروئید که به طور کامل با جراحی برداشته شده اند ید درمانی ممکن است ضروری نباشد.
- سطح تیروگلوبولین غیرقابل تشخیص پس از جراحی : اگر سطح تیروگلوبولین پس از جراحی تیروئیدکتومی کامل غیرقابل تشخیص باشد و اسکن ید رادیواکتیو نیز باقیمانده بافت تیروئید را نشان ندهد ید درمانی ممکن است غیرضروری باشد.
راهکارهای خانگی و مراقبت های حمایتی پس از ید درمانی
اگرچه ید درمانی یک درمان پزشکی تخصصی است و راهکار خانگی به معنای جایگزینی درمان پزشکی وجود ندارد اما مراقبت های حمایتی و راهکارهای خانگی می توانند به بیماران در مدیریت عوارض جانبی ید درمانی و بهبود کیفیت زندگی کمک کنند.
- مدیریت تهوع و استفراغ :
- وعده های غذایی کوچک و مکرر : مصرف وعده های غذایی کوچک و مکرر به جای سه وعده بزرگ می تواند به کاهش تهوع کمک کند.
- غذاهای سبک و ملایم : غذاهای سبک و ملایم مانند نان تست برنج موز و سیب زمینی پخته شده را انتخاب کنید و از غذاهای چرب سرخ شده و تند اجتناب کنید.
- نوشیدن مایعات خنک : نوشیدن جرعه جرعه مایعات خنک مانند آب چای زنجبیل یا نوشیدنی های الکترولیتی می تواند به کاهش تهوع و جبران مایعات از دست رفته در اثر استفراغ کمک کند.
- زنجبیل : زنجبیل به عنوان یک درمان طبیعی برای تهوع شناخته شده است. می توانید زنجبیل را به صورت چای زنجبیل کپسول زنجبیل یا آب نبات زنجبیلی مصرف کنید.
- مدیریت خشکی دهان (سیالادنیت) :
- نوشیدن مایعات فراوان : نوشیدن آب فراوان در طول روز به حفظ رطوبت دهان کمک می کند.
- مکیدن آب نبات ترش یا آدامس بدون قند : تحریک ترشح بزاق با مکیدن آب نبات ترش یا آدامس بدون قند می تواند به کاهش خشکی دهان کمک کند.
- شستشوی دهان با آب نمک : شستشوی دهان با آب نمک ولرم چند بار در روز می تواند به تسکین التهاب غدد بزاقی و مرطوب نگه داشتن دهان کمک کند.
- استفاده از بزاق مصنوعی : در صورت خشکی شدید دهان می توانید از اسپری ها یا ژل های بزاق مصنوعی که از داروخانه ها قابل تهیه هستند استفاده کنید.
- مدیریت اختلال چشایی و بویایی :
- صبر و حوصله : اختلال چشایی و بویایی معمولاً موقتی است و با گذشت زمان بهبود می یابد. صبور باشید و به تدریج به رژیم غذایی عادی خود بازگردید.
- تجربه غذاهای مختلف : غذاهای مختلف با طعم ها و بافت های متفاوت را امتحان کنید تا غذاهایی را پیدا کنید که برای شما خوشایند هستند.
- بهداشت دهان و دندان : بهداشت دهان و دندان را به خوبی رعایت کنید و دندان های خود را به طور منظم مسواک بزنید و از نخ دندان استفاده کنید.
- مدیریت خستگی :
- استراحت کافی : به بدن خود استراحت کافی بدهید و به میزان لازم بخوابید.
- فعالیت بدنی ملایم : فعالیت بدنی ملایم مانند پیاده روی کوتاه می تواند به افزایش سطح انرژی و کاهش خستگی کمک کند.
- رژیم غذایی سالم : رژیم غذایی سالم و متعادل داشته باشید و از غذاهای فرآوری شده و پر قند اجتناب کنید.
- مدیریت استرس : استرس می تواند خستگی را تشدید کند. تکنیک های مدیریت استرس مانند مدیتیشن یوگا یا تنفس عمیق را امتحان کنید.
- مراقبت از پوست : پوست ممکن است پس از ید درمانی خشک و حساس شود. از مرطوب کننده های ملایم و بدون عطر استفاده کنید و از قرار گرفتن طولانی مدت در معرض نور خورشید اجتناب کنید.
مهم است که در مورد هرگونه عوارض جانبی یا نگرانی پس از ید درمانی با پزشک خود مشورت کنید. پزشک می تواند راهنمایی های خاص و داروهای لازم را برای مدیریت عوارض جانبی و بهبود روند بهبودی ارائه دهد.
پیشگیری از سرطان تیروئید
در حال حاضر هیچ روش قطعی برای پیشگیری از سرطان تیروئید وجود ندارد. با این حال اقداماتی وجود دارد که ممکن است به کاهش خطر ابتلا به سرطان تیروئید کمک کند :
- اجتناب از قرار گرفتن در معرض پرتوهای یونیزان : قرار گرفتن در معرض پرتوهای یونیزان به ویژه در دوران کودکی یک عامل خطر شناخته شده برای سرطان تیروئید است. تا حد امکان از قرار گرفتن غیرضروری در معرض اشعه ایکس و سی تی اسکن خودداری کنید. در صورت نیاز به انجام این تصویربرداری ها از محافظ تیروئید استفاده کنید.
- مصرف کافی ید : کمبود ید در رژیم غذایی می تواند خطر ابتلا به برخی از انواع سرطان تیروئید به ویژه سرطان فولیکولار را افزایش دهد. استفاده از نمک یددار و مصرف غذاهای حاوی ید مانند ماهی و لبنیات می تواند به تامین ید کافی بدن کمک کند. با این حال مصرف بیش از حد ید نیز ممکن است در برخی افراد خطر ابتلا به سرطان پاپیلاری تیروئید را افزایش دهد. تعادل در مصرف ید مهم است.
- حفظ وزن سالم : چاقی و اضافه وزن با افزایش خطر ابتلا به بسیاری از انواع سرطان ها از جمله سرطان تیروئید مرتبط است. حفظ وزن سالم از طریق رژیم غذایی متعادل و فعالیت بدنی منظم می تواند به کاهش خطر کلی سرطان کمک کند.
- ترک سیگار : سیگار کشیدن با افزایش خطر ابتلا به برخی از انواع سرطان ها از جمله سرطان تیروئید مرتبط است. ترک سیگار برای سلامت کلی بدن و کاهش خطر سرطان مفید است.
- غربالگری زودهنگام (در موارد خاص) : غربالگری عمومی برای سرطان تیروئید در افراد بدون علامت توصیه نمی شود. با این حال در افرادی که سابقه خانوادگی سرطان مدولاری تیروئید یا سندرم های ژنتیکی مرتبط با سرطان تیروئید (مانند MEN۲) دارند غربالگری ژنتیکی و معاینات منظم تیروئید ممکن است توصیه شود.
نتیجه گیری
ید درمانی با ید رادیواکتیو یک روش درمانی ارزشمند و موثر برای سرطان های تیروئید متمایز است اما برای همه بیماران مبتلا به سرطان تیروئید ضروری نیست. تصمیم به استفاده از ید درمانی باید به صورت فردی و بر اساس نوع سرطان مرحله بیماری خطر عود و نظر پزشک متخصص گرفته شود. در بسیاری از موارد سرطان های تیروئید کم خطر که به طور کامل با جراحی برداشته شده اند ید درمانی ضرورتی ندارد.
درک نقش ید درمانی مزایا و خطرات آن و همچنین مراقبت های حمایتی و پیشگیرانه برای بیماران و خانواده های آنها بسیار مهم است. با اطلاعات کافی و همکاری نزدیک با تیم پزشکی بیماران مبتلا به سرطان تیروئید می توانند بهترین تصمیمات درمانی را بگیرند و به نتایج مطلوب دست یابند.
به یاد داشته باشید که این مقاله فقط جنبه اطلاع رسانی دارد و جایگزین مشاوره پزشکی تخصصی نیست. برای تشخیص درمان و پیگیری سرطان تیروئید حتماً با پزشک متخصص غدد یا متخصص سرطان تیروئید مشورت کنید.
پرسش و پاسخ متداول
سوال ۱ : آیا ید درمانی عوارض جانبی دارد؟
بله ید درمانی ممکن است عوارض جانبی کوتاه مدت و بلند مدتی داشته باشد. عوارض جانبی کوتاه مدت شایع شامل تهوع التهاب غدد بزاقی اختلال چشایی و خستگی است. عوارض جانبی بلند مدت نادرتر اما جدی تر شامل کم کاری تیروئید ناباروری و افزایش خطر ابتلا به سرطان های ثانویه است. با این حال عوارض جانبی معمولاً قابل مدیریت هستند و منافع ید درمانی در بسیاری از موارد بیشتر از خطرات آن است.
سوال ۲ : چه مدت پس از ید درمانی باید از دیگران فاصله بگیرم؟
مدت زمان جداسازی پس از ید درمانی به دوز ید رادیواکتیو دریافتی بستگی دارد و توسط پزشک تعیین می شود. معمولاً بیماران باید برای چند روز پس از ید درمانی از تماس نزدیک با افراد دیگر به ویژه کودکان و زنان باردار خودداری کنند. پزشک شما دستورالعمل های دقیق در مورد مدت زمان و نحوه جداسازی را به شما خواهد داد.
سوال ۳ : آیا می توانم بعد از ید درمانی باردار شوم؟
زنان باید از بارداری به مدت ۶ تا ۱۲ ماه پس از ید درمانی خودداری کنند زیرا ید رادیواکتیو می تواند بر باروری و جنین تاثیر بگذارد. مردان نیز باید به مدت ۳ تا ۶ ماه پس از ید درمانی از بارداری همسر خود جلوگیری کنند. قبل از اقدام به بارداری با پزشک خود مشورت کنید تا زمان مناسب را تعیین نمایید.
پیشنهاد مشاوره با پزشک :
برای دریافت اطلاعات دقیق تر و متناسب با شرایط فردی خود در مورد سرطان تیروئید و ید درمانی توصیه می شود که حتماً با یک پزشک متخصص غدد یا متخصص سرطان تیروئید مشورت نمایید. پزشک شما می تواند با بررسی سابقه پزشکی نتایج آزمایش ها و شرایط خاص شما بهترین برنامه درمانی و مراقبتی را برای شما تعیین کند.